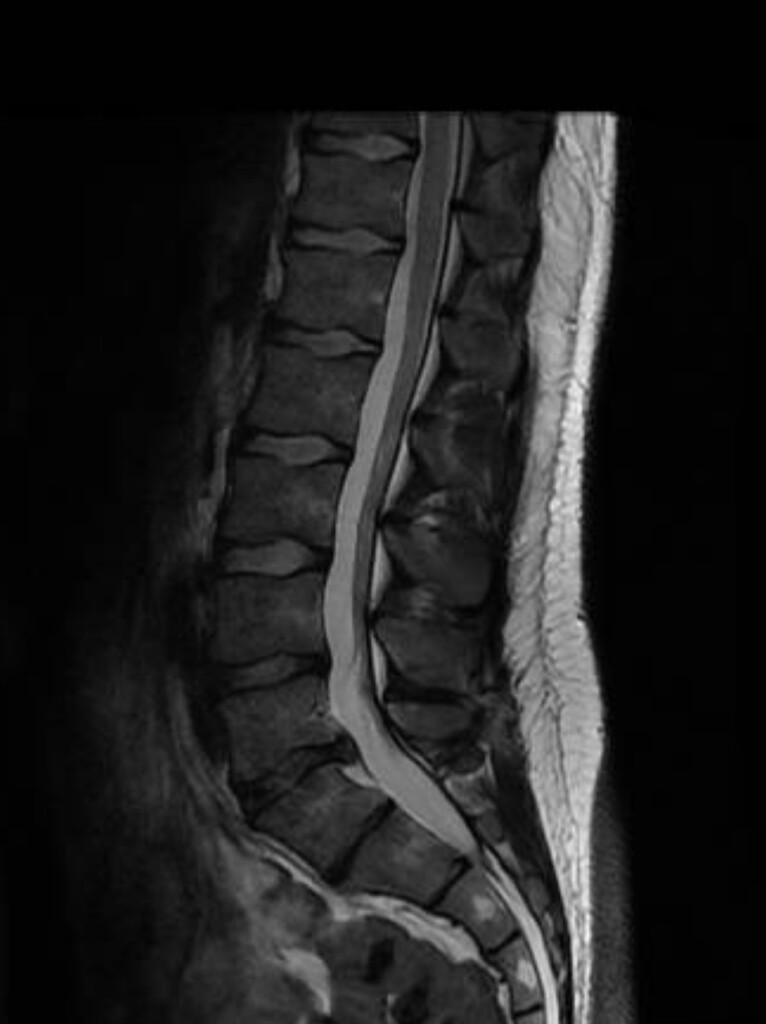
El dolor de espalda baja afecta al 80% de la población en algún momento de su vida. Es la primera causa de discapacidad laboral en el mundo. Y sin embargo, sigue siendo uno de los problemas más malentendidos. En ONURA Fisioterapia Avanzada te lo explicamos sin tecnicismos y con base científica real.
El dolor lumbar —también llamado lumbago o dorsalgia baja— es el dolor localizado en la zona inferior de la espalda, entre la última costilla y los pliegues glúteos. Puede ser agudo (menos de 6 semanas), subagudo (6-12 semanas) o crónico (más de 12 semanas).
Las estructuras que pueden generar dolor en esta zona son múltiples: disco intervertebral, articulaciones facetarias, placas terminales vertebrales, ligamentos, musculatura paravertebral, raíces nerviosas y, en ciertos casos, estructuras extrarraquídeas como el músculo piramidal o la articulación sacroilíaca.
El problema es que el dolor lumbar no siempre tiene una causa única ni fácilmente identificable. De hecho, la correlación entre lo que vemos en una resonancia magnética y lo que siente el paciente es notoriamente pobre. Entender esto es el primer paso para tratarlo bien.
Dato clave: Entre el 5 y el 40% de las personas con dolor lumbar presentan lumbociatalgia (dolor que sigue el trayecto del nervio ciático). En ese subgrupo, la hernia discal está presente en hasta el 85% de los casos. Pero en la población general, el 76% de las personas con hernia discal son completamente asintomáticas. La imagen no lo explica todo.
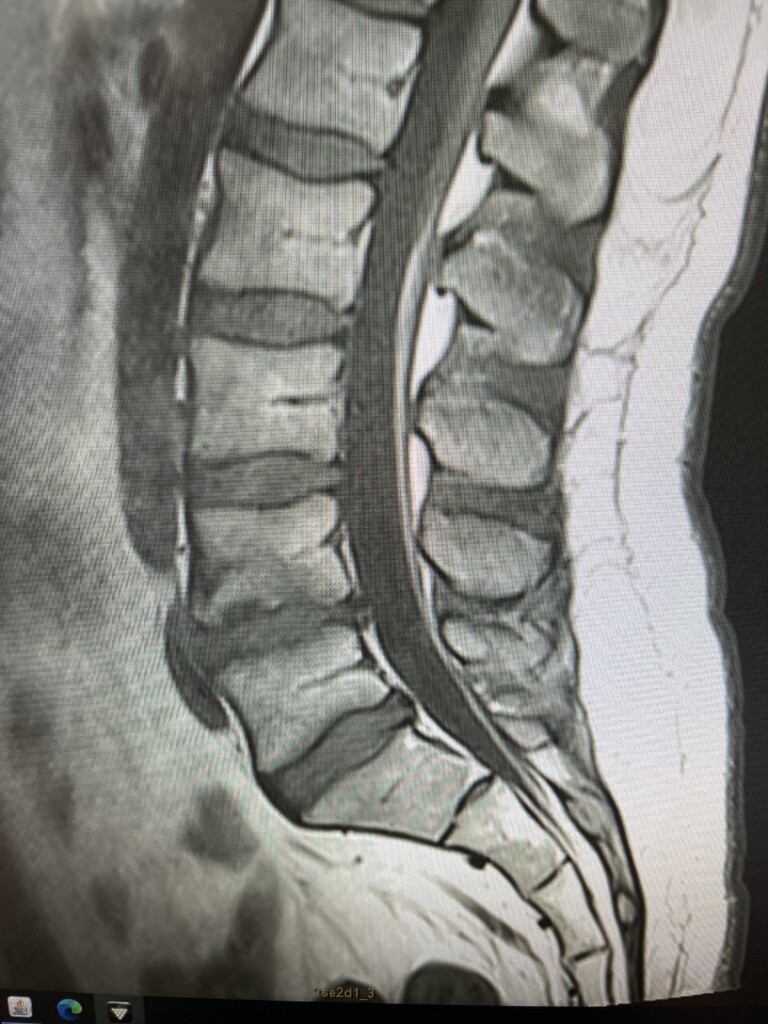
Los cambios normales de la columna con la edad: no todo es patología
Una de las cosas más importantes que comunicamos en ONURA a nuestros pacientes es esta: la columna vertebral envejece, igual que el resto del cuerpo. Y eso es completamente normal.
Cuando una persona de 45 años se hace una resonancia magnética de columna lumbar, es muy probable que el informe incluya términos como «deshidratación discal», «pequeña protrusión en L4-L5» o «cambios degenerativos». Esto genera alarma y, en muchos casos, un diagnóstico equivocado. Pero la pregunta correcta no es «¿qué cambios tiene tu columna?», sino «¿son esos cambios los que generan tu dolor?».
¿Qué cambios son esperables con los años?
- Deshidratación discal: los discos intervertebrales pierden contenido en agua progresivamente. Es un proceso fisiológico, no una lesión.
- Pérdida de altura del disco: el disco se estrecha con el tiempo, algo visible en resonancia magnética en casi cualquier adulto mayor de 40 años.
- Cambios en las placas terminales: las placas terminales son la interfaz entre el disco y el cuerpo vertebral. Su alteración —lo que en radiología se llama cambios Modic— puede correlacionar con dolor, pero no siempre.
- Osteofitos y artrosis facetaria: el engrosamiento óseo de las articulaciones vertebrales es también un proceso degenerativo natural.
Los cambios Modic: cuando la imagen sí importa
Los cambios Modic son alteraciones de la médula ósea subcondral en las placas terminales vertebrales visibles en resonancia magnética. Representan el grado de actividad del proceso degenerativo disco-vertebral y tienen relevancia clínica diferente según el tipo:
| Tipo | Qué indica | Correlación con dolor |
|---|---|---|
| Modic I | Edema óseo, inflamación activa, posiblemente reversible | Alta — dolor vertebrogénico activo |
| Modic II | Proceso degenerativo cronificado, inflamación de bajo grado | Moderada — dolor persistente multifactorial |
| Modic III | Fase final del proceso degenerativo, esclerosis | Baja — menor correlación con dolor activo |
Esta clasificación nos permite, como fisioterapeutas especializados, diseñar un tratamiento adaptado a la biología real del tejido de cada paciente, y no solo a sus síntomas.
El gran mito del dolor lumbar inespecífico
El dolor lumbar inespecífico es, según la definición clásica, aquel en el que no se identifica una causa orgánica concreta. Representa entre el 85 y el 90% de todos los episodios de dolor lumbar.
Pero hay un problema con esta categoría: «inespecífico» no significa que no tenga causa. Significa que con los instrumentos diagnósticos habituales (exploración física básica y radiología convencional) no hemos conseguido identificarla.
Reflexión clínica: Cuando un paciente llega con dolor lumbar y una resonancia «normal», no hemos descartado la causa. Hemos descartado ciertas causas. Queda explorar la función del sistema nervioso autónomo, la capacidad de resolución inflamatoria del tejido, la carga mecánica acumulada, los factores psicosociales y la sensibilización central. El dolor lumbar inespecífico no es un diagnóstico: es el punto de partida.
Factores que perpetúan el dolor lumbar crónico
- Sensibilización central: el sistema nervioso aprende a generar dolor de forma independiente a la lesión periférica.
- Alteraciones del sistema nervioso autónomo y del tono vagal, que modulan la capacidad antiinflamatoria del organismo.
- Mala transición M1→M2 en la respuesta macrofágica, que impide la correcta resolución inflamatoria.
- Factores biomecánicos: inestabilidad segmentaria, patrones de carga inadecuados, déficit de control motor.
- Factores psicosociales (yellow flags): catastrofismo, kinesiofobia, contexto laboral adverso.
En ONURA trabajamos con un modelo de razonamiento clínico biopsicosocial: analizamos la biología del tejido, la fisiología del dolor y el contexto de la persona antes de elegir ninguna técnica.
¿Cuándo sí hay que preocuparse? Hernia discal y radiculopatía lumbar
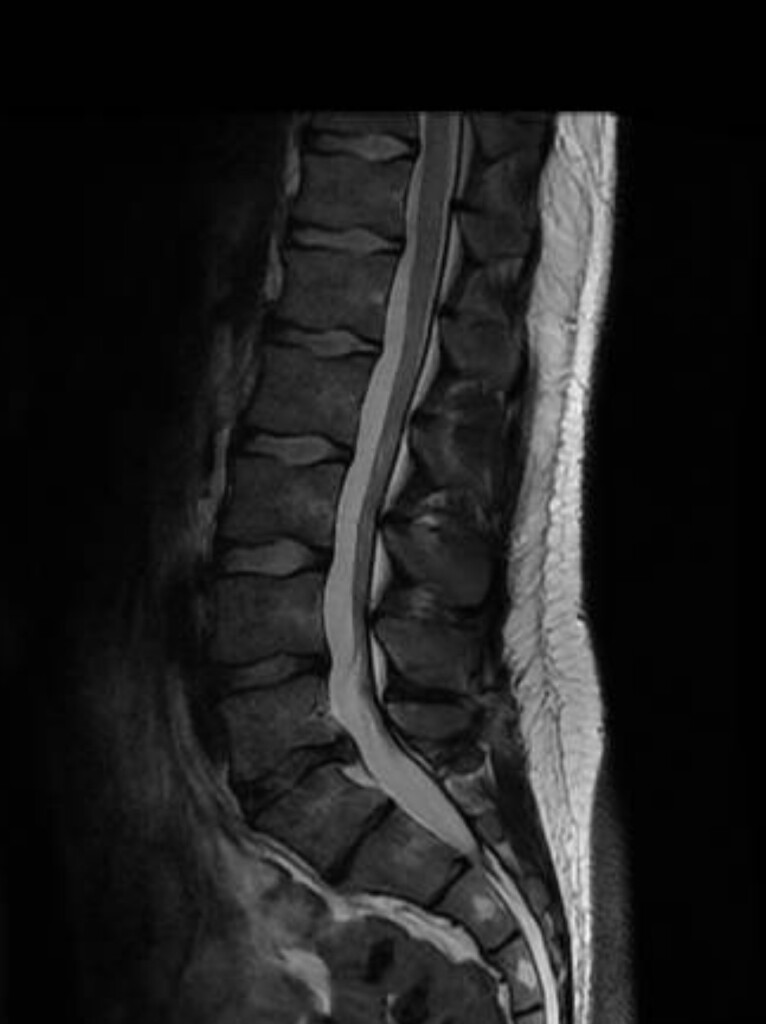
La hernia discal ocurre cuando el núcleo pulposo —el interior gelatinoso del disco intervertebral— atraviesa el anillo fibroso y ejerce presión o irritación sobre las estructuras nerviosas adyacentes. Afecta principalmente a los niveles L4-L5 y L5-S1, que concentran el 95% de todas las hernias discales lumbares.
Tipos de hernia discal
- Protrusión: el anillo está intacto, el núcleo lo deforma pero no lo atraviesa. Menor probabilidad de reabsorción espontánea (~37%).
- Extrusión: ruptura completa del anillo con salida del núcleo. Probabilidad de reabsorción moderada-alta (~67%).
- Secuestro: fragmento libre que migra dentro del canal. Mayor probabilidad de reabsorción espontánea (~88%) pero mayor complejidad clínica.
Lo que la evidencia dice: En cómputo global, aproximadamente el 66% de las hernias discales se reabsorben espontáneamente (Zou et al., 2023). A largo plazo, cirugía y fisioterapia presentan resultados equivalentes. La cirugía aporta ventaja a corto plazo en casos con compromiso neurológico significativo.
¿Cuándo derivar o actuar con urgencia? Señales de alerta (red flags)
- Claudicación motora: debilidad progresiva en la extremidad inferior
- Parestesias continuas en territorio dermatomérico específico
- Síndrome de cauda equina (urgencia quirúrgica): alteración esfinteriana, anestesia en silla de montar
- Dolor incapacitante rebelde a tratamiento específico más allá de 8-12 semanas
La distinción entre dolor de origen raquídeo y atrapamiento extrarraquídeo (síndrome del piriforme, por ejemplo) es también fundamental. Dos pacientes con lumbociatalgia pueden necesitar abordajes completamente distintos según los hallazgos de la exploración neurológica y tests como Lassegué, Lassegué cruzado, Slump o el FAIR test.
Magnetolith (EMTT): tratamiento del dolor lumbar a nivel celular

La Magnetotransducción Extracorpórea (EMTT), comercializada bajo el nombre Magnetolith®, es una de las tecnologías más avanzadas disponibles actualmente en fisioterapia para el tratamiento del dolor lumbar crónico, la patología discal y la radiculopatía.
En ONURA Fisioterapia Avanzada trabajamos con Magnetolith como parte de protocolos multimodales específicamente diseñados para patología de columna vertebral.
¿Cómo funciona el Magnetolith?
El Magnetolith genera un campo electromagnético pulsado de alta intensidad (frecuencia de oscilación de 100 a 300 kHz, rango terapéutico superior a 10 mT) capaz de penetrar hasta 18 centímetros de profundidad. A diferencia de otros dispositivos electromagnéticos, actúa directamente a nivel celular.
El mecanismo de acción se articula en tres vías principales:
1. Modulación del dolor: la vía del calcio y los receptores TRPV1
El campo electromagnético genera una entrada transitoria de calcio intracelular que desencadena dos procesos analgésicos complementarios:
- Activación del sistema de analgesia endógena descendente (vía NTS → PAG → Rafe magno y locus ceruleus).
- Down-regulation de los receptores TRPV1: el calcio intracelular se une a la calmodulina, que activa la calcineurina, que desfosforila el receptor TRPV1 —principal canal nociceptivo— y provoca su internalización. El resultado es una reducción sostenida de la sensibilización periférica, con un mecanismo biológico comparable al del parche de capsaicina al 8% pero sin efectos adversos locales.
2. Modulación antiinflamatoria: la vía Ca²⁺ → Calmodulina → eNOS → NO
La entrada de calcio activa la enzima eNOS (óxido nítrico sintasa endotelial) a través de la calmodulina. El óxido nítrico producido actúa como modulador endógeno de la inflamación sin supresión inmunitaria:
- Inhibe NF-κB, el interruptor central de la inflamación (reduce TNF-α, IL-1β, IL-6, COX-2)
- Reduce la adhesión leucocitaria y la permeabilidad vascular
- Favorece el fenotipo macrofágico M2-like (pro-resolución)
- Expresión al alza de IL-10 y TGF-β en algunos modelos
Este efecto tiene resultados consistentes demostrados en fibroblastos y condrocitos, lo que lo hace especialmente relevante en patología discal crónica y cambios Modic.
3. Mecanismos anabólicos: activación de CREB y factores tróficos
La unión calcio-calmodulina activa las quinasas CaMKII y CaMKIV, que fosforilan el factor CREB —el interruptor génico que activa la expresión de factores tróficos y de crecimiento como BDNF, VEGF, IGF-1 y TGF-β— promoviendo la regeneración del tejido discal y vertebral.
Evidencia clínica: Estudios in vitro publicados en 2024 demuestran que la EMTT incrementa la actividad de genes clave en la formación ósea (RUNX2 ×7, SP7 ×6.8, COL1A1 ×5.5, ALPL ×6.3, BGLAP ×5.9) con valores de p<0.001 en todos los casos. En tejido tendinoso, la EMTT muestra efectos senolytics-like con reducción de marcadores de senescencia celular (↓ CDKN2A/p16) y remodelación de la matriz extracelular (Mancini et al., IJMS, 2025).
Magnetolith y hernia discal: una decisión clínica con base biológica
En presencia de hernia discal con alta probabilidad de reabsorción espontánea y compromiso físico activo, el pico de infiltración macrofágica mediado por TNF-α ocurre entre los días 7 y 21, con regresión espontánea en la 3ª semana (Harada et al., Spine, 2008). Por ello, en ONURA utilizamos el Magnetolith tras las primeras 3 semanas en hernias con extrusión significativa, para no interferir con el proceso de reabsorción natural.
En hernias con baja probabilidad de reabsorción o patología crónica sin extrusión activa, podemos intervenir desde la primera semana con total seguridad biológica.
Importante: El Magnetolith actúa sobre la bioquímica del tejido y la modulación del dolor. No corrige el compromiso físico mecánico de la hernia. Su uso más potente es en la fase inflamatoria crónica mal resuelta, en patología discal degenerativa, y como complemento indispensable al resto del tratamiento.
Fisioterapia invasiva en dolor lumbar: EPI y neuromodulación
La fisioterapia invasiva engloba técnicas mínimamente invasivas —realizadas con aguja y guiadas por imagen o anatomía topográfica— que permiten actuar directamente sobre el tejido diana a nivel celular. En ONURA la utilizamos de forma integrada con el resto del arsenal terapéutico, siempre con indicación clínica específica y razonamiento biológico.
EPI (Electrólisis Percutánea Intratisular): regeneración dirigida
La EPI es una técnica invasiva que aplica una corriente galvánica de baja intensidad mediante una aguja de acupuntura guiada hacia el tejido patológico. Su mecanismo de acción primario es la generación de una respuesta inflamatoria controlada que reinicia el proceso de reparación tisular.
La efectividad de la EPI está estrechamente vinculada a la activación del inflamasoma NLRP3 y la consecuente liberación de IL-1β, una citoquina clave en la cascada regenerativa. La dosis óptima identificada por la evidencia actual es de 144 mC en aproximadamente 25 segundos, con una corriente de 3-6 mA:
| Rango de corriente | Efecto biológico | Aplicación clínica |
|---|---|---|
| 0–1 mA | Analgesia, migración celular (10-12 min) | Micro-EPI: modulación del dolor y movilización celular |
| 3–6 mA | Liberación de IL-1β con daño celular controlado mínimo → respuesta regenerativa | EPI estándar en patología crónica (tendón, disco, tejido periarticular) |
| >6 mA | Destrucción celular excesiva → inflamación descontrolada | No recomendado |
Los efectos celulares documentados de la EPI incluyen:
- Pro-inflamatorios (0-7 días): aumento de IL-1β, COX-2, IL-6, TNF-α, TGF-β, expresión M1
- Antiinflamatorios (13-40 días): disminución de LDH, PK, ALT, AST
- Remodelación de la matriz extracelular: aumento de MMP9, VEGF, COL-1, PPAR-γ; descenso de COL-III (colágeno cicatricial)
Micro-EPI: migración celular y analgesia sin inflamación
La Micro-EPI (corriente ≤1 mA, 10-12 minutos) actúa principalmente como terapia migratoria celular a través del gradiente eléctrico generado. A diferencia de la EPI estándar, no provoca muerte celular ni inflamación activa, lo que la hace combinable de forma simultánea con el Magnetolith.
Esta sinergia EPI/Magnetolith es una de las estrategias terapéuticas más avanzadas disponibles actualmente:
- La EPI reinicia la cascada inflamatoria en tejido estancado → fase M1
- El Magnetolith facilita la transición M1→M2 y la resolución antiinflamatoria
- La Micro-EPI favorece la migración de las células hacia la zona de reparación
Protocolo de combinación EPI + Magnetolith: Dado que la EPI provoca muerte celular en las primeras 24-72 horas, el Magnetolith no debe aplicarse de forma simultánea en esa ventana temporal (interferencia con el proceso de resolución celular). El protocolo óptimo en ONURA contempla esperar 24-72 horas entre EPI y Magnetolith. La Micro-EPI, al no generar daño celular, sí es compatible de forma simultánea con EMTT.
Neuromodulación: actuar sobre el sistema nervioso
La neuromodulación percutánea es el conjunto de técnicas invasivas que buscan modificar la actividad del sistema nervioso —periférico, autónomo o central— mediante estímulos físicos o químicos aplicados con aguja. En el contexto del dolor lumbar, su relevancia es creciente porque incorpora una dimensión fundamental que los abordajes puramente mecánicos o regenerativos no contemplan: la disfunción neuroautonómica como perpetuador del dolor crónico.
¿Por qué la neuromodulación es relevante en el dolor lumbar?
El sistema nervioso autónomo (SNA) tiene un papel nociceptivo y antiinflamatorio decisivo. Aproximadamente el 80% de las fibras del nervio vago son aferentes sensoriales. El nervio vago proyecta al Núcleo del Tracto Solitario (NTS), que tiene conexiones directas con la sustancia gris periacueductal (PAG), el rafe magno y el locus ceruleus —los tres núcleos del sistema de analgesia endógena descendente.
Además, la placa terminal vertebral y el propio disco intervertebral tienen inervación autonómica (ramo ventral), lo que significa que el estado del SNA influye directamente en la nutrición discal, la irrigación de la placa terminal y la capacidad de resolución inflamatoria local.
Las técnicas de neuromodulación que empleamos en ONURA incluyen:
- Galvánica percutánea (EPI modo analgésico): modulación directa de la actividad nociceptora periférica mediante gradiente eléctrico a nivel de ramas sensitivas o ganglios de la raíz dorsal (GRD).
- Punción seca neuromoduladora: aplicación sobre puntos gatillo activos con efecto desensibilizador sobre las vías nociceptivas aferentes.
- Abordaje de la charnela toracolumbar: punto de alta relevancia neuroautonómica para la modulación del control simpático difuso vascular.
Importante: Un mayor tono vagal no equivale automáticamente a menos dolor lumbar. Buscamos una respuesta integrativa, no simplemente la activación del nervio vago. La neuromodulación en ONURA siempre parte de la evaluación del estado del SNA y de la capacidad del paciente para resolver la inflamación.
El enfoque multimodal: la suma correcta de tecnologías
La fisioterapia avanzada no es acumular tecnología. Es entender en qué fase biológica se encuentra el tejido dañado y elegir la herramienta correcta en el momento correcto.
Cada tecnología tiene un perfil de acción diferente:
| Tecnología | Perfil de acción | Mejor indicación en columna |
|---|---|---|
| Magnetolith (EMTT) | Antiinflamatoria, analgésica, anabólica | Inflamación crónica, Modic I-II, patología discal degenerativa, radiculopatía sin compromiso agudo |
| EPI | Pro-inflamatoria regenerativa | Tejido estancado en fase crónica sin respuesta inflamatoria activa (discopatía degenerativa, fibrosis periradicular) |
| Micro-EPI | Migratoria / analgésica | Modulación del dolor, movilización celular, fase de mantenimiento |
| Radiofrecuencia avanzada (Capenergy) | Proliferadora, reorganización ECM | Fase de reparación tisular, mejora de la organización matricial |
| Neuromodulación | Moduladora del SNA y del dolor central | Sensibilización central, componente autonómico, dolor lumbar crónico inespecífico |
El razonamiento clínico avanzado consiste en identificar dónde ha fallado el proceso de reparación —¿no resolvió la fase inflamatoria? ¿ha entrado en fibrosis? ¿hay sensibilización central?— y secuenciar las intervenciones de forma biológicamente coherente.
¿Cuándo consultar a un fisioterapeuta especializado en dolor lumbar?
Te recomendamos consultar si:
- El dolor lleva más de 4-6 semanas sin mejoría clara
- El dolor se irradia hacia la pierna (lumbociatalgia)
- Has recibido tratamientos previos sin resultado satisfactorio
- Tienes una resonancia con cambios que no te han sabido explicar en detalle
- El dolor afecta tu sueño, tu trabajo o tu actividad física de forma significativa
- Te han hablado de cirugía y quieres explorar alternativas conservadoras primero
En ONURA Fisioterapia Avanzada (Sant Just Desvern, Barcelona) te ofrecemos una valoración clínica en profundidad, con análisis de tu imagen diagnóstica, exploración funcional y diseño de un plan de tratamiento personalizado basado en la biología real de tu tejido.
Autor: Beñat Bengoetxea Tremiño — Fisioterapeuta (Col. 12039)
Centro: ONURA Fisioterapia Avanzada · Rosa Leveroni Valls 26, 08960 Sant Just Desvern (Barcelona)
Actualizado: Mayo 2025
Contenido elaborado con base en evidencia científica actualizada. Este artículo tiene carácter divulgativo y no sustituye la valoración clínica individualizada.
Referencias principales:
Zou J et al. (2023). Spontaneous resorption of lumbar disc herniation. J Inflamm Res.
Funk RHW. (2018). Coupling of PEMF therapy to molecular grounds of the cell. Am J Transl Res. 10(5):1260–1272.
Mancini et al. (2025). EMTT Enhances Tenocyte Regenerative Potential. Int J Mol Sci.
Harada et al. (2008). Spine.
Lundberg & Weitzberg (2022); Moccia et al. (2019).